Drängende Patientenbedürfnisse
COPD-Patienten (vor allem solche mit fortgeschrittener Erkrankung) benötigen Unterstützung in vier existenziellen Bereichen: Körper – Psyche – Soziales Leben – Spiritualität. Ein umfassender, ganzheitlicher Versorgungsansatz wird diesen Unterstützungsbedürfnissen am besten gerecht. Die Psychopneumologie kann dazu nachweislich wirksame Angebote liefern.
Welche Unterstützungsbedürfnisse äußern COPD-Patienten?
Eine aktuelle Übersichtsstudie identifiziert insgesamt 13 Bedürfnisthemen (Int J Chron Obstruct Pulmon Dis. 2018 Mar 26;13:1021-1035. doi: 10.2147/COPD.S155622) . Sie verteilen sich auf drei der vier existenziellen Bedürfnisbereiche (siehe Grafik 1: Existenzielle Kategorien und zugeordnete Patientenbedürfnisse bei COPD).
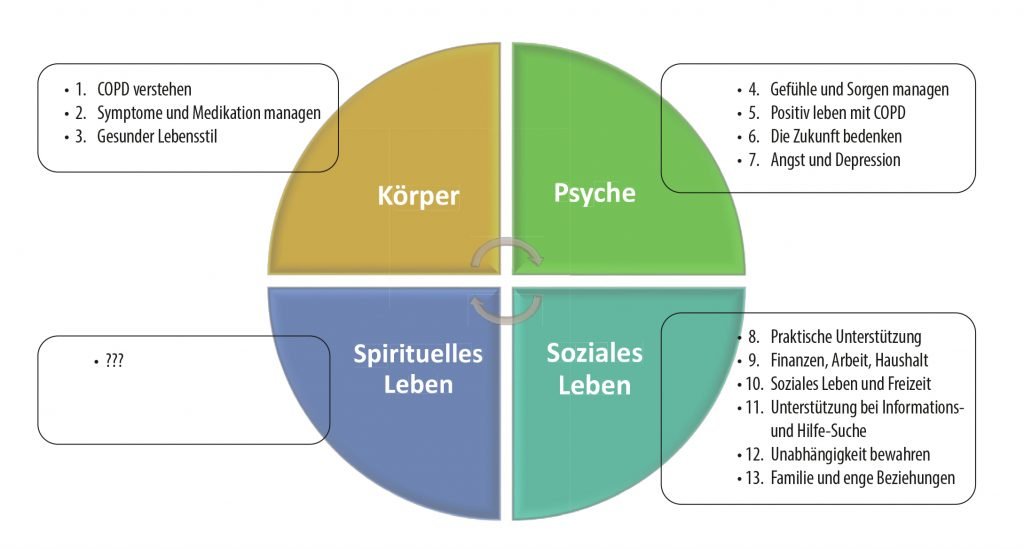
Ein erstaunlicher Befund: der spirituellen Kategorie wird kein einziges Patientenbedürfnis zugeordnet. Das deckt sich nicht mit den Erfahrungen in Klinik und Praxis, wo Patienten durchaus Sinnfragen stellen oder spirituelle Anliegen äußern.
Die Grafik zeigt anschaulich, dass die meisten Patientenbedürfnisse den Bereich „psychosoziale Unterstützung“ betreffen.
Fazit:
Um COPD-Patienten individuell, effektiv und nachhaltig zu unterstützen, müssen wirksame psycho-soziale Angebote in ein umfassendes Versorgungsmodell integriert werden.
Welche Handwerkszeuge bietet die Psychopneumologie zur Erfüllung der Patientenbedürfnisse an?
Werfen wir zunächst einen Blick auf Interventionen, die direkt auf die Kategorie „Psyche“ zielen.
1. Intervention: Personalisierte Intervention für depressive COPD-Patienten
Forschergruppen um G. S. Alexopoulos entwickeln und erforschen seit mehr als zehn Jahren eine personalisierte Intervention für depressive Patienten mit (fortgeschrittener) COPD (= PID-C) (Am J Geriatr Psychiatry. 2014 Nov;22(11):1316-24. doi: 10.1016/j.jagp.2013.05.006).
Inzwischen weisen mehrere Studien, veröffentlicht in den Jahren 2013 und 2014, deutliche Verbesserungen in zentralen Problembereichen der COPD-Patienten nach.
Nach diesen erfreulichen Ergebnissen erweiterten die Forscher die personalisierte Intervention um ein Modul mit einem Problemlösungs-Adhärenz-Training (Adhärenz = Therapietreue).
Die Ergebnisse erbrachten vergleichbare Verbesserungen für beide Interventionen, jedoch keine Vorteile gegenüber der ursprünglichen personalisierten Intervention.
Fazit:
Eine personalisierte Intervention für depressive COPD-Patienten zielt vor allem auf die Patienten-Bedürfnisse 2, 4, 5, 7, 12 (siehe Grafik 1),
- reduziert die depressive Symptomatik,
- vermindert atemnotbezogene Einschränkungen,
- verbessert bzw. stabilisiert die Lebensqualität (trotz Fortschreiten der Grunderkrankung COPD),
- ist auf die individuellen Patientenbedürfnisse zugeschnitten (personalisiert),
- ist für Behandler leicht erlernbar,
- sollte (nach weiterer Testung) in umfassende Versorgungsangebote für depressive COPD- Patienten integriert werden.
2. Intervention: Achtsamkeitsbasierte kognitive Therapie bei COPD
Farver-Vestergaard I und Mitarbeiter präsentieren die Effekte eines achtsamkeitsbasierten kognitiven Trainings, das im Rahmen eines achtwöchigen pneumologischen Rehabilitationsprogramms zusätzlich angeboten wurde (kognitiv = Wahrnehmen, Denken, Erkennen betreffend) – (Eur Respir J. 2018 Jan 31;51(2). pii: 1702082. doi: 10.1183/13993003.02082-2017).
In der 2018 veröffentlichten Studie wurden die Effekte einer pneumo- logischen Rehabilitation mit einer pneumologischen Rehabilitation plus zusätzlicher achtsamkeitsbasierter kognitiver Therapie verglichen.
Fazit:
Achtsamkeitsbasierte kognitive Therapie als zusätzliches psychopneumologisches Angebot
- zielt vor allem auf die Patienten-Bedürfnisse 2,4, 5, 7, 12 (siehe Grafik 1)
- vermindert die Angstsymptomatik mindert besonders deutlich die Symptome
- verbessert tendenziell das Gesamtbefinden
- sollte (nach weiterer Testung) ggf. in pneumologische Rehabilitationsprogramme Patienten integriert werden.
3. Intervention: Mind-Body-Medicine
(Mind-Body-Medicine = Psyche-Körper-Medizin, wird auch als integrative Medizin bezeichnet.) Übersichtsarbeiten haben wiederholt darauf hingewiesen, dass Elemente aus der Mind-Body-Medicine (wie TaiChi, QiGong, Yoga, Achtsamkeits- und Entspannungsverfahren) als einzige psychopneumologische Angebote nicht nur das psychische, sondern auch das körperliche Befinden nachhaltig verbessern (Int J Environ Res Public Health. 2019 Dec 18;17(1). pii: E22. doi: 10.3390/ijerph17010022).
Greift man zur Veranschaulichung QiGong als ein Element der Mind-Body-Medicine heraus, so präsentiert eine Meta-Analyse von zehn randomisiert, kontrollierten Studien (d. h. auf höchstem wissenschaftlichen Niveau) im Jahr 2019 folgende Ergebnisse:
- Lungenfunktion verbessert (FEV1; FEV1/FVC)
- körperliche Leistungsfähigkeit gesteigert (6-Minuten-Gehtest)
- Lebensqualität gestiegen (Fragebogen SF-36 = Lebensqualitätstest)
Fazit:
Methoden der Mind-Body-Medicine (z. B. QiGong)
- zielen vor allem auf die Patientenbedürfnisse 2, 3, 4, 5, 7, 12 (siehe Grafik 1)
- vermindern Angst- und Depressionssymptome (untersucht bei älteren Patienten mit weniger als 10 Jahren Krankheitsverlauf)
- verbessern die Lungenfunktion
- steigern die körperliche Leistungsfähigkeit steigern die Lebensqualität
- sollten von Behandlern ebenso einfühlsam wie nachdrücklich als fester Bestandteil eines gesunden Lebensstils für COPD-Patienten empfohlen werden
- sollten von COPD-Patienten regelmäßig praktiziert werden
4. Intervention: Gesundheits-Coaching
Eine Übersichtsarbeit aus dem Jahr 2019 wertet insgesamt zehn Studien (Br J Health Psychol. 2019 Sep;24(3):515-546. doi: 10.1111/bjhp.12366) auf wissenschaftlich höchstem Niveau zum Effekt von Gesundheits-Coaching für Patienten mit COPD aus und kommt zu folgenden Ergebnissen:
- Gesundheitsbezogene Lebensqualität gemäß Fragebogentest HRQoL signifikant (nachweislich) verbessert
- Rate der COPD-bedingten Krankenhausaufenthalte signifikant vermindert
- Bei drei von vier Studien zudem Selbstfürsorge (Therapietreue bei Medikamenten und körperlicher Aktivität) signifikant gesteigert
Fazit: Gesundheits-Coaching
- zielt vor allem auf die Patientenbedürfnisse 1, 2, 3, 4, 5, 12 (siehe Grafik 1)
- verbessert die gesundheitsbezogene Lebensqualität
- verhilft zu weniger COPD-bedingten Krankenhausaufenthalten
- verbessert die Adhärenz (= Therapietreue)
- sollte möglichst effektiv, alltagstauglich und ökonomisch für alle COPD-Patienten angeboten werden (z. B. im Rahmen von DMP-COPD = Disease Management Programmen, d.h. spezielle Programme für chronisch Kranke, die von vielen gesetzlichen Krankenkassen angeboten werden)
5. und 6. Intervention: BTF-Modell und TANDEM-Intervention
Zum Breathing-Thinking-Functioning(BTF)-Modell und zur TANDEM-Intervention liegen bisher nur Konzepte bzw. Studienregistrierungen aus den Jahren 2017 und 2020 vor (BTF: npj Primary Care Respiratory Medicine (2017) 27:27 ; doi:10.1038/s41533-017-0024-z / TANDEM: Trials. 2020 Jan 6;21(1):18. doi: 10.1186/s13063-019-3800-y).
Das BTF-Modell steht für ein Atmen-Denken-Handeln-Modell. Der TANDEM-Ansatz beinhaltet eine maßgeschneiderte Intervention für das Angst- und Depressionsmanagement bei COPD. Beide Ansätze sind vielversprechend:
Das BTF-Modell besticht durch seine breitgestreuten Methoden.
Hier eine Übersicht der wichtigsten Elemente:
Atmen
- Atemtechniken
- (Hand-)Ventilator
- Sekretmanagement
- Inspiratorisches Atemmuskel-Training
- Brustkorb-Vibrationen
- Nichtinvasive Beatmung (NIV)
Denken
- Kognitive Verhaltenstherapie
- Entspannungstechniken
- Achtsamkeitsbasierte Verfahren
Handeln
- Pneumologische Rehabilitation
- Körperliche Aktivität (Lungensport)
- Gehhilfen
- Akupressur/Akupunktur
- Temporegulation
- Neuromuskuläre Elektrostimulation
Die TANDEM-Intervention
- erfolgt wöchentlich über einen Zeitraum von sechs
- in direktem 1:1-Kontakt durch geschulte Fachkräfte mit Erfahrung in der Behandlung von COPD-Patienten
- ist maßgeschneidert
- liegt in manualisierter Form (als Handbuch) vor
Fazit: BTF-Modell und TANDEM-Intervention
- zielen auf die Patientenbedürfnisse 1 bis 8, sowie 11 bis 13 (siehe Grafik 1)
- klingen „verheißungsvoll“
- sind leider noch psychopneumologische „Zukunftsmusik“
Werfen wir nun einen Blick auf Interventionen, die indirekt die psychosozialen Patientenbedürfnisse günstig beeinflussen.
1. Intervention: Verhaltenstraining zur Steigerung der körperlichen Aktivität
Die im Jahr 2019 veröffentlichte PHYSACTO-Studie weist ein hohes Studienniveau auf. Sie untersucht den Effekt eines Verhaltenstrainings zur Steigerung der körperlichen Aktivität mit parallelen Behandlungsgruppen (mit und ohne Bronchodilatatoren, mit und ohne Übungsprogramm) (ERJ Open Res. 2019 Nov 4;5(4). pii: 00013-2019. doi: 10.1183/23120541.00013-2019). Die Ergebnisse lassen psychopneumologisch Engagierte aufhorchen.
Selbstmanagement-Verhaltens-Modifikation
- verbessert in allen Behandlungsgruppen die Werte innerhalb der verschiedenen Fragebogentestungen hinsichtlich Angst, Depression, Gesamtbefinden und kognitiven Funktionen
- zeigt ausgeprägte Verbesserungen
-hinsichtlich Angst und kognitive Funktionen bei höherem Anstieg der körperlichen Aktivität und der körperlichen Leistungsfähigkeit -hinsichtlich Depressivität bei höherem Anstieg der körperlichen Aktivität hinsichtlich Gesamtbefinden bei höherem Anstieg der körperlichen Leistungsfähigkeit
-hinsichtlich Gesamtbefinden bei höherem Anstieg der körperlichen Leistungsfähigkeit
Fazit: Verhaltenstraining zur Steigerung der körperlichen Aktivität
- zielt auf die Steigerung von körperlicher Aktivität und Leistungsfähigkeit (Patienten-Bedürfnisse 3, 5, 12 – siehe Grafik 1)
- verbessert bei erfolgreichem Einsatz auch die psychologischen und kognitiven Funktionen vermindert mit zunehmender körperlicher Aktivität die Angst
- steigert mit zunehmender körperlicher Leistungsfähigkeit die kognitiven Funktionen
- vermindert bei zunehmender körperlicher Aktivität die depressiven Symptome
- sollte aufgrund der positiven indirekten Effekte auf das psychomentale Befinden ggf. in die Standard-Therapie bei COPD integriert werden.
2. Intervention: Antientzündliche Therapie
Die Systemerkrankung COPD kann als chronische Entzündung (systemische Inflammation) betrachtet werden. Chronische Entzündungsprozesse spielen auch bei psychomentalen Störungen eine bedeutsame Rolle (z. B. bei Depressionen, Ängsten, kognitiven Einschränkungen). Eine Publikation vom Januar 2019 denkt über diese Zusammenhänge nach.
Fazit: Entzündungshemmende Ansätze
- schlagen möglicherweise „mehrere Fliegen mit einer Klappe“.
- zielen durch antientzündliche Ernährungsweise und/oder antientzündliche Medikation evtl. indirekt auf typische psychomentale Begleiterkrankungen der COPD (z. B. Depressionen, Ängste, kognitive Störungen).
- sollten vor allem mit Fokus auf die Zusammenhänge mit dem psychomentalem Befinden weiter erforscht werden
- sollten bei positiven Ergebnissen für die Behandlung von COPD-Patienten genutzt werden.
Psychopneumologische Zukunftsmusik
Die meisten COPD-Patienten nennen Hilfe bei Atemnot als ihr wichtigstes persönliches Bedürfnis. Konzentrieren wir uns also abschließend auf die aktuelle Studienlage zu wirksamen Ansätzen gegen Atemnot. Thomas Similowski formuliert in seiner Veröffentlichung im Jahr 2018 drei Aspekte für einen holistischen (= ganzheitlichen) Umgang mit Atemnot und ihren Folgen:
„Die Lunge behandeln, das Gehirn narren und den Geist besänftigen. Kurs auf ein holistisches Versorgungsangebot für Patienten mit chronischen Lungenerkrankungen“

Die Lunge behandeln
nach den Regeln der ärztlichen Kunst und mit der aktuell empfohlenen Medikation (Stufenplan, Leitlinien)

Das Gehirn narren (überlisten) mit
– Medikamenten (Opioiden, nasalem Furosemid)
– Trigeminus-Stimulation (Ventilator)
– Tiefer Hirnstimulation

Den Geist besänftigen mit psychopneumologischen Ansätzen
via affektive Dimension der Atemnot (achtsamkeitsbasierte kognitive Therapie) und durch multidisziplinäre, multidimensionale Ansätze (BTF-Modell: Atmen-Denken-Handeln)
Fazit
- Die vielfältigen Patientenbedürfnisse bei COPD erfordern ebenso vielfältige Behandlungskonzepte.
- Die aktuellen Studien belegen, dass psychopneumologische Ansätze in zahlreichen Bedürfnisbereichen einen wirksamen Beitrag für ein gesteigertes Wohlbefinden der Patienten leisten können.
- Es kommt darauf an, mutig und entschlossen neue verheißungsvolle Wege zum Wohle der Patienten zu erforschen und zu erproben.
Alle Leser, die sich auf eine persönliche „Erforschungs- und Erprobungsreise“ begeben wollen, finden in der Infobox eine Übung aus der achtsamkeitsbasierten kognitiven Therapie (in Anlehnung an Russ Harris). So können Sie gleich einmal testen, wie Ihnen der Ansatz bekommt. Ausdauer und Erfolg beim Üben wünscht Ihnen

Autorin: Monika Tempel
Ärztin, Autorin, Referentin, Regensburg
info@monikatempel.de www.monikatempel.de
Infobox

In der Gegenwart verweilen – ein Experiment in vier Schritten
Wie im Titel angekündigt, besteht dieses Experiment aus vier Schritten. Sie werden am meisten davon profitieren, wenn Sie diese vier Schritte wirklich umsetzten, statt sie nur lesend zu konsumieren.
Schritt #1
Stellen Sie sich vor, die Zeitschrift der Patienten-Bibliothek, die Sie gerade in Ihren Händen halten, besteht aus all jenen Gefühlen, mit denen Sie am schwersten umgehen können (z. B. aus Ihren Gefühlen bei Atemnot). Lassen Sie sich eine Weile Zeit, all diese Gefühle zu benennen.
Schritt #2
Halten Sie nun die Zeitschrift der Patienten-Bibliothek an ihren Rändern. Lassen Sie die Zeitschrift dabei aufgeklappt und packen sie mit Ihren Händen. Halten Sie sich die aufgeklappte Zeitschrift vors Gesicht. Holen Sie sich die aufgeklappte Zeitschrift so nah heran, dass sie fast Ihre Nase berührt. Die aufgeklappte Zeitschrift sollte Ihr Gesicht praktisch so umrahmen, dass Sie nichts mehr von der Umgebung sehen können.
Halten Sie die aufgeklappte Zeitschrift etwa 20 Sekunden so und nehmen Sie wahr, was geschieht.
Reflexion
- Was haben Sie entdeckt?
- Haben Sie sich von Ihren Gefühlen einfangen lassen?
- Haben Sie sich in Ihren Gefühlen verloren?
- Haben Sie sich in Ihren Gefühlen ohne Orientierung und von der Welt ringsum abgeschnitten gefühlt?
- Haben Ihre Gefühle Sie ganz und gar in Beschlag genommen?
- So ergeht es vielen Menschen. Es ist schwer, präsent zu sein und wirksam mit den Herausforderungen des Lebens umzugehen, wenn wir so auf unsere Gefühle reagieren.
Schritt #3
Stellen Sie sich wieder vor, dass diese aufgeklappte Zeitschrift all Ihre schwierigsten Gefühle (z. B. bei Atemnot) enthält… Nehmen Sie die aufgeklappte Zeitschrift und packen Sie fest an den Rändern. Halten Sie die aufgeklappte Zeitschrift dann so weit von sich weg wie nur irgend möglich.
Strecken Sie Ihre Arme, so gut Sie können – natürlich, ohne sich die Schultern auszukugeln. Strecken Sie Ihre Ellbogen und halten Sie die aufgeklappte Zeitschrift auf Armes-länge. Halten Sie die aufgeklappte Zeitschrift etwas eine Minute so und nehmen Sie wahr, was geschieht.
Reflexion
- Empfinden Sie diesen Zustand als unangenehm oder ermüdend?
- Wie wäre es, wenn Sie in diesem Zustand gleichzeitig ein Gespräch führen oder mit Ihrem Partner/Ihrer Partnerin kuscheln würden?
- Beeinträchtigt dieser Zustand Ihr Vergnügen an der Sache? So ist es, wenn wir mit aller Kraft versuchen, unsere Gefühle zu kontrollieren oder auf Abstand zu halten. Dann ist es schwer, präsent zu sein und wirksam auf die Herausforderungen des Lebens zu reagieren.
Schritt #4
Stellen Sie sich wieder vor, diese aufgeklappte Zeitschrift der Patienten-Bibliothek enthält all Ihre schmerzhaftesten Gefühle… Legen Sie nun diese aufgeklappte Zeitschrift behutsam auf Ihren Schoß und lassen Sie sie 20 Sekunden dort liegen. Während die aufgeklappte Zeitschrift so daliegt, dehnen Sie die Arme, atmen tief aus und lassen den neuen Atemzug einfach kommen. Nehmen Sie dabei mit kindlicher Neugier Ihre Umgebung wahr: Was sehen Sie? Was hören Sie? Was riechen Sie?
In Schritt #4 schaffen Sie Raum für schmerzhafte Gefühle. Sie lassen diese Gefühle in ihrem eigenen Rhythmus kommen, bleiben, gehen – ohne irgendwelche Energie dafür aufzuwenden, mit ihnen zu kämpfen oder vor ihnen zu fliehen.
Nachbemerkung:
Möglicherweise wenden Sie nun ein: „Das ist nur eine aufgeklappte Zeitschrift. Mit den echten Gefühlen ist es nicht so einfach.“ Sie haben Recht! Das ist nur eine Übung. Das Ziel dieser Übung ist es, Sie darauf vorzubereiten, den Raum für die echten Gefühle (z. B. bei Atemnot) zu bereiten.
Dieser Beitrag wurde in der Frühjahrsausgabe 2020 der Fachzeitschrift „Patienten-Bibliothek – Atemwege und Lunge“ veröffentlicht
Fotos: AdobeStock RFBSIP, Francois Poirier, j-mel

